1. CHẨN ĐOÁN
Để tạo một khí cụ activator thích hợp, cần phải xác định và thiết lập khớp cắn đúng. Bác sĩ điều trị phải nghiên cứu chi tiết mẫu hàm thạch cao, phim đo sọ và phim toàn cảnh, đồng thời nghiên cứu chức năng của bệnh nhân.
1.1. Chuẩn bị bệnh nhân điều trị
Sự hợp tác của bệnh nhân rất cần thiết trong điều trị. Do đó, bác sĩ không những cần đánh giá tâm lý bệnh nhân mà còn phải xác định động cơ điều trị của bệnh nhân. Bác sĩ tạo một sự “điều chỉnh tức thời”. Bằng cách hướng dẫn bệnh nhân đưa hàm dưới về phía trước đến một tương quan xương hàm theo chiều trước – sau bình thường hơn. Những hình ảnh bệnh nhân nhìn thấy trong gương soi hoặc từ máy quay phim giúp bệnh nhân thấy ngay được mục tiêu điều trị của khí cụ chức năng.
Thực hiện thử nghiệm lâm sàng này ngay khi bắt đầu điều trị cũng giúp cho bác sĩ điều trị thấy được đây có phải là mục tiêu điều trị hay không.
1.2. Phân tích mẫu hàm nghiên cứu
Cần chú ý những điểm sau:
- Tương quan răng 6 hàm trên và răng 6 hàm dưới ở cắn khớp bình thường.
- Đường giữa có lệch không? Nếu hai đường giữa hàm trên và hàm dưới không trùng nhau, cần quan sát đường đóng hàm từ tư thế nghỉ sinh lý để xem bệnh nhân có vấn đề về chức năng hay không. Khí cụ chức năng không thể điều chỉnh lệch đường giữa do răng di chuyển.
- Sự cân xứng của hai cung răng: Đánh giá sự bất đối xứng trên cung răng, nếu có. Khí cụ chức năng có thể điều chỉnh một số bất đối xứng như khe hở ở một đoạn cung răng.
- Đường cong Spee: Nếu đường cong Spee sâu và các răng cối nhỏ đã mọc lên thì khí cụ chức năng không thể điều chỉnh được nhiều.
- Răng chen chúc: Đo độ chen chúc kết hợp với phim đo sọ để xác định khả năng di chuyển của các răng cửa hàm dưới.
1.3. Phân tích chức năng:
Nhằm thu thập những thông tin sau:
- Xác định chính xác tư thế nghỉ của hàm dưới với vị trí đầu tự nhiên (vì độ mở theo chiều đứng của khớp cắn thiết lập phụ thuộc vào tư thế nghỉ).
- Đường đóng hàm từ vị trí nghỉ đến lồng múi tối đa (khớp cắn thói quen). Ghi nhận những di lệch theo chiều trước – sau hoặc chiều ngang.
- Ghi nhận những điểm tiếp xúc sớm, điểm cản và sự di chuyển hàm dưới do những điểm này. Một số điểm có thể được loại bỏ bằng khí cụ activator nhưng một số điểm cần dùng phương pháp điều trị khác.
- Tiếng kêu ở khớp thái dương – hàm.
- Khoảng tự do: nên kiểm tra nhiều lần và lấy giá trị trung bình.
- Kiếm tra đường thở: Bệnh nhân có phân tích các thông tin chẩn đoán. bệnh ở đường hô hấp không thể mang được những khí cụ chức năng cổng kềnh. Những bệnh nhân này nên dùng activator mở, khí cụ twin block hay cầnloại bỏ những bất thường ở đường hô hấp (V. A., a-mi-đan phì đại) trước khi dùng khí cụ chức năng.
1.4. Phân tích phim đo sọ:
Giúp bác sĩ biết được kiểu hình thái sọ mặt được điều trị. Những thông tin quan trọng cần cho việc phác họa khí cụ là:
- Hướng phát triển của xương hàm dưới: trung bình, theo chiều ngang hay theo chiều đứng.
- Vị trí, kích thước của nền xương hàm so với nền sọ, tương quan nền xương ổ răng theo chiều trước – sau.
- Những bất thường về hình thái, đặc biệt là của xương hàm dưới. Trong giai đoạn răng hỗn hợp, hình dạng xương hàm và tương quan chức năng giúp dự đoán kiểu tăng trưởng của xương hàm trong nhiều năm sau đó.
- Độ nghiêng ngoài – trong của trục răng cửa và vị trí của răng cửa hàm trên và răng cửa hàm dưới (giúp xác định vị trí hàm dưới cần đưa về trước và phác họa khí cụ ở vùng răng cửa).
Xem thêm: Kỹ thuật chụp phim trong chỉnh nha
2. KẾ HOẠCH ĐIỀU TRỊ
Đây là bước tiếp theo sau khi thu thập và phân tích các thông tin chẩn đoán
2.1. Vị trí đưa hàm dưới về trước
Thông thường, trong điều trị bằng khí cụ chức năng các trường hợp hạng II, hàm dưới được đưa về trước đến vị trí răng cửa đối đầu. Tuy nhiên, hàm dưới không nên đưa về trước quá 7-8 mm, hoặc quá ¾ kích thước gần – xa của răng cối lớn vĩnh viễn thứ nhất trong đa số các trường hợp.
Cần chú ý một số trường hợp sau:
- Độ cắn chìa quá lớn: Một số trường hợp trầm trọng, độ cắn chìa có thể đến 18mm. Có thể điều trị thành 2-3 giai đoạn với một khí cụ chức năng cho mỗi giai đoạn.
- Răng cửa hàm trên nghiêng nhiều về phía môi: nên dựng đứng răng cửa hàm trên bằng một khí cụ khác trước khi dùng khí cụ chức năng.
- Một răng cửa hàm trên – thường là răng cửa bên – lệch nhiều về phía lưỡi: hàm dưới đưa về trước sẽ ngăn cản răng cửa này di chuyển về phía môi. Do đó, nên dùng một khí cụ khác để di chuyển răng cửa bên bị lệch phía lưỡi để sắp xếp các răng trước ngay ngắn trước khi dùng khí cụ chức năng.
2.2. Độ mở khớp cắn
Sự thay đổi vị trí hàm dưới theo chiều đứng cũng quan trọng như chiều trước – sau và có liên quan với nhau. Việc duy trì tương quan chiều đứng – chiều ngang thích hợp và việc duy trì chiều cao khớp cắn tuân theo những nguyên tắc sau:
- Hàm dưới được thay đổi vị trí ít nhất theo một trong hai chiều: chiều trước – sau hoặc chiều đứng. Việc thay đổi vị trí này cần thiết để kích hoạt các cơ tương ứng và làm tăng sức căng mô mềm.
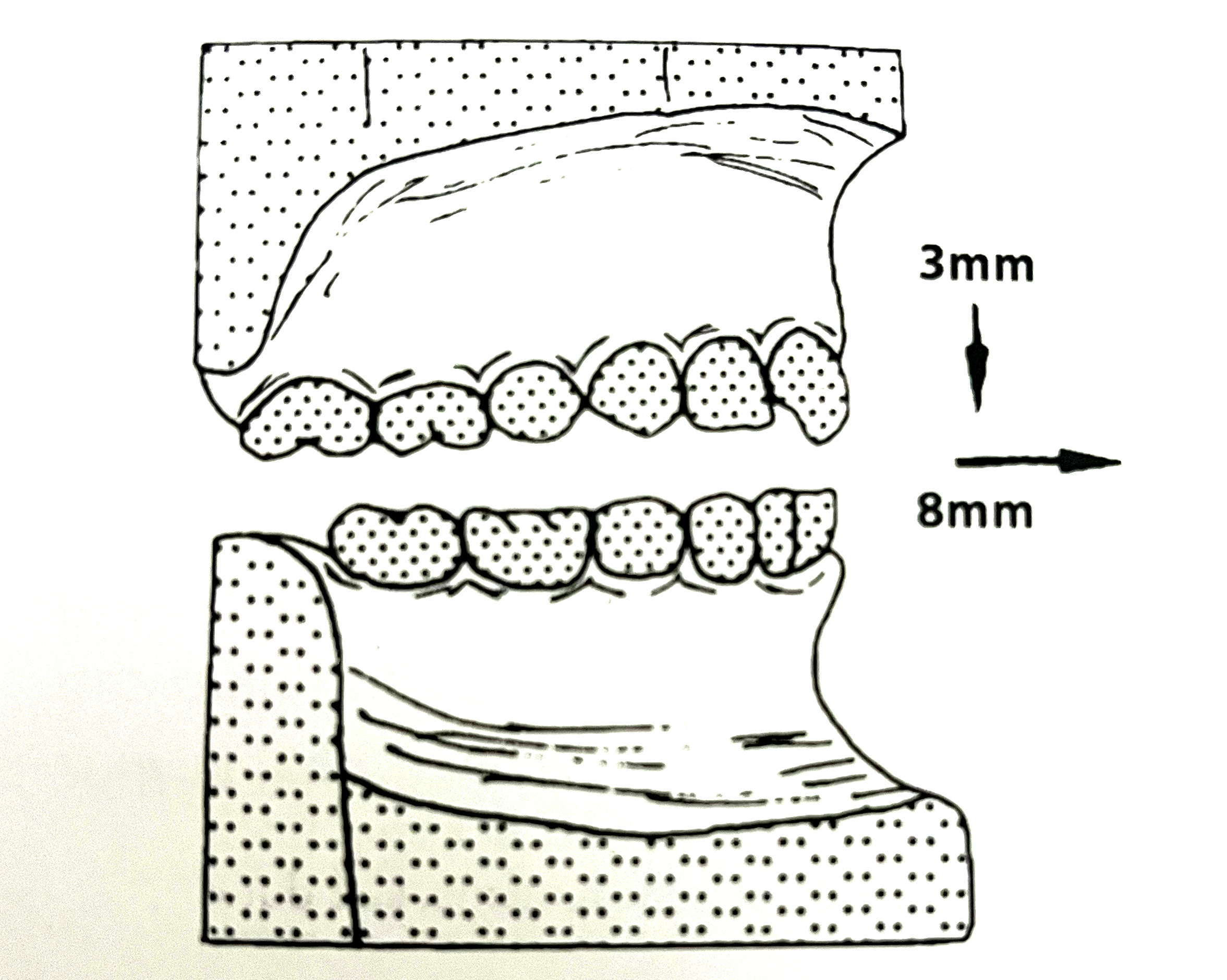
- Nếu hàm dưới được đưa về trước nhiều (7-8 mm) thì độ mở hàm ít để các cơ không bị kéo dãn quá mức. Kiểu khớp cắn thiết lập này tạo ra lực theo chiều trước – sau, đẩy hàm dưới về trước.
- Nếu cần mở khớp cắn nhiều thì hàm dưới không được đưa về trước nhiều. Nếu khớp cắn mở hơn 6mm thì hàm dưới nên đưa về trước rất ít. Độ mở khớp cắn nhiều được thực hiện trong những trường hợp cắn sâu do chức năng, hoặc hàm dưới có hướng tăng trưởng theo chiều đứng.
Nguyên tắc chung để thiết lập khớp cắn
- Nếu hàm dưới đưa về trước 7-8mm thì khớp cắn chỉ mở hơn vị trí nghỉ từ 2-4mm.
- Nếu hàm dưới đưa về trước 3-5mm thì khớp cắn chỉ mở hơn vị trí nghỉ từ 4-6mm.
- Khí cụ activator có thể điều chỉnh lệch hàm dưới chỉ khi có sự dịch chuyển hàm dưới sang bên thực sự (nhưng độ dịch chuyển không nhiều).
Nếu đường giữa hàm dưới lệch là do răng di chuyển và không có tương quan bất đối xứng giữa hàm trên và hàm dưới, thì việc dùng khí cụ activator để điều chỉnh lệch hàm dưới do răng sẽ dẫn đến lệch xương hàm dưới do việc điều trị sai.


